КЛИНИЧЕСКИЙ СЛУЧАЙ
Поэтапный подход в лечении комбинированной гамартомы сетчатки и ретинального пигментного эпителия
Российский национальный исследовательский медицинский университет имени Н. И. Пирогова, Москва, Россия
Комбинированная гамартома пигментного эпителия и сетчатки — редкое врожденное доброкачественное новообразование. Наиболее часто ее выявляют у молодых людей и подростков. В большинстве случаев заболевание протекает бессимптомно, однако в 24% снижение зрительных функций обусловлено развитием осложнений: эпиретинального фиброза, сопровождающегося тракционным искажением фовеа, гемофтальмом, хориоидальной неоваскуляризацией, экссудативной отслойкой сетчатки, макулярным отеком, тракционной/регматогенной отслойкой сетчатки. В настоящее время не существует единого мнения в лечении осложнений, вызванных комбинированной гамартомой. Данный клинический случай демонстрирует возможность поэтапного лечения комбинированной гамартомы сетчатки и ретинального пигментного эпителия, осложненного эпиретинальным фиброзом и частичным гемофтальмом, с использованием современных методов диагностики (оптическая когерентная томография) и лечения.
Ключевые слова: лазерная коагуляция, ингибитор неоангиогенеза, гамартома, ретинальный пигментный эпителий, сетчатка
Соблюдение этических стандартов: от пациента получено добровольное информированное согласие на поэтапное оперативное лечение и обработку персональных данных.
Вклад авторов: Х. П. Тахчиди — концепция и дизайн исследования, редактирование текста; Н. Х. Тахчиди — анализ литературных данных; Е. П. Тебина — сбор и обработка материала, написание текста; Т. А. Касмынина — лазерное лечение пациента.
Для корреспонденции: Екатерина Павловна Тебина
Волоколамское шоссе, д. 30, корп. 2, г. Москва, 123182; ur.liam@anibetaniretake
Комбинированная гамартома сетчатки и ретинального пигментного эпителия является редким доброкачественным образованием. Данная патология является врожденной и наиболее часто выявляется в раннем возрасте. Впервые опухоль была описана Gass в 1973 г. [1].
Гамартома часто возникает на фоне системного туберозного склероза (болезнь Бурневиля), реже ее обнаруживают у пациентов с нейрофиброматозом II типа (в меньшей степени I типа), синдромом Горлина, ювенильной назофаренгиальной ангиофибромой. Однако это новообразование может спорадически появляться в изолированном варианте у здоровых людей [2–24].
На гистологических срезах отмечается тотальная дезорганизация архитектоники ретинальной ткани, сопровождающаяся пролиферацией глии и пигментного эпителия [2]. Основываясь на расположении и клинических проявлениях, Gass классифицировал комбинированную гамартому на четыре группы: папиллярная и юкстапапиллярная (56–76%), макулярная (17–38%) и периферическая (5–7%) [1, 4].
Заболевание часто выявляют при плановом осмотре глазного дна либо при обращении пациентов с жалобами на снижение остроты зрения, косоглазие, лейкокорию. Снижение зрительных функций напрямую зависит от степени вовлеченности макулы и зрительного нерва в патологический процесс. Часто комбинированную гамартому обнаруживают монолатерально, однако описано несколько случаев выявления билатеральных комбинированных гамартом [4].
При офтальмоскопии юкстапапиллярная, папиллярная или макулярная гамартома имеет вид проминирующего образования с нечеткими контурами. Опухоль неравномерно пигментированна, светло- или темно-серого цвета и покрыта полупрозрачной блестящей мембраной. Часто отмечают наличие аномальной извитости ретинальных сосудов, в ряде случаев возникают экссудативная отслойка сетчатки, микрогеморрагии и отложения экссудатов [4]. Периферические комбинированные гамартомы сопровождаются значительными деформациями ходаретинальных сосудов и утолщением сетчатки, при этом границы опухоли не различимы.
На сегодняшний день оптическая когерентная томография (ОКТ) позволяет выявить морфометрические признаки течения комбинированной гамартомы: наличие эпиретинальной мембраны; небольшие вертикальные витреоретинальные тракции (минимальные пики); большие вертикальные витреоретинальные тракции, сопровождающиеся складчатостью внутренних слоев сетчатки (максимальные пики); искажения внешнего плексиформного слоя (пилообразную конфигурацию или знак «омега») [5–8].
В 24% случаев снижение зрительных функций обусловлено проявлением осложнений заболевания: эпиретинального фиброза, сопровождающегося витреомакулярным тракционным синдромом; гемофтальмом; хориоидальной неоваскуляризацией; экссудативной отслойкой сетчатки; макулярным отеком; тракционной и регматогенной отслойкой сетчатки [2].
В настоящее время не существует единого мнения в лечении осложнений, вызванных комбинированной гамартомой. Тем не менее рядом авторов описаны случаи проведения витрэктомии pars plana с целью уменьшения витреоретинальной тракции (удаление эпиретинального фиброза) и увеличения показателей остроты зрения до 60% [9, 10]. Для уменьшения эсктравазального выпота возможно также применение интравитреальных инъекций ингибитора неоангиогенеза или проведение лазерной коагуляции сетчатки [11, 12]. Цель работы: показать эффективность поэтапного лечения комбинированной гамартомы пигментного эпителия и сетчатки.
Описание клинического случая
Пациентка С. 38 лет поступила в сентябре 2019 г. в НИЦ офтальмологии РНИМУ им. Н. И. Пирогова с жалобами на снижение остроты зрения левого глаза в течение последних шести месяцев. Из анамнеза: в январе 2019 г. пациентка обратилась к офтальмологу по месту жительства с вышеописанными жалобами. Был поставлен диагноз OS «тромбоз верхне-височной ветви центральной вены сетчатки и проведен курс консервативной терапии; положительная динамика отсутствовала. Системные заболевания были исключены.
При поступлении пациентке провели комплексное офтальмологическое обследование, включающее стандартные методы: визометрию с определением максимально корригированной остроты зрения (МКОЗ), непрямую офтальмоскопию с помощью бесконтактной линзы MaxField (OcularInc.; США) и специальные методы исследования: ОКТ на приборе «Spectralis HRA+OCT», Module OCT2 85 000 Гц (Heidelberg Engineering Inc.; Германия).
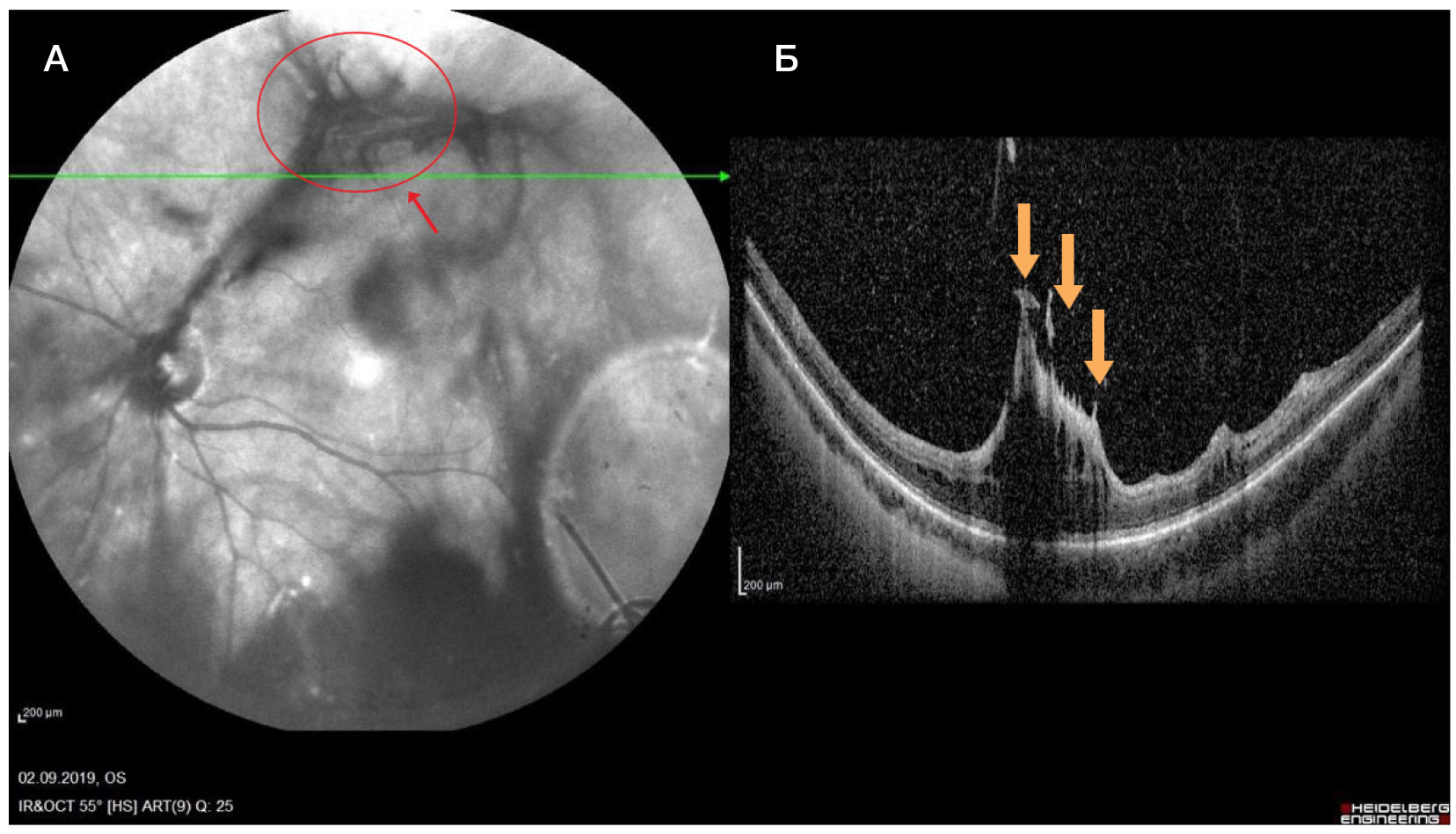
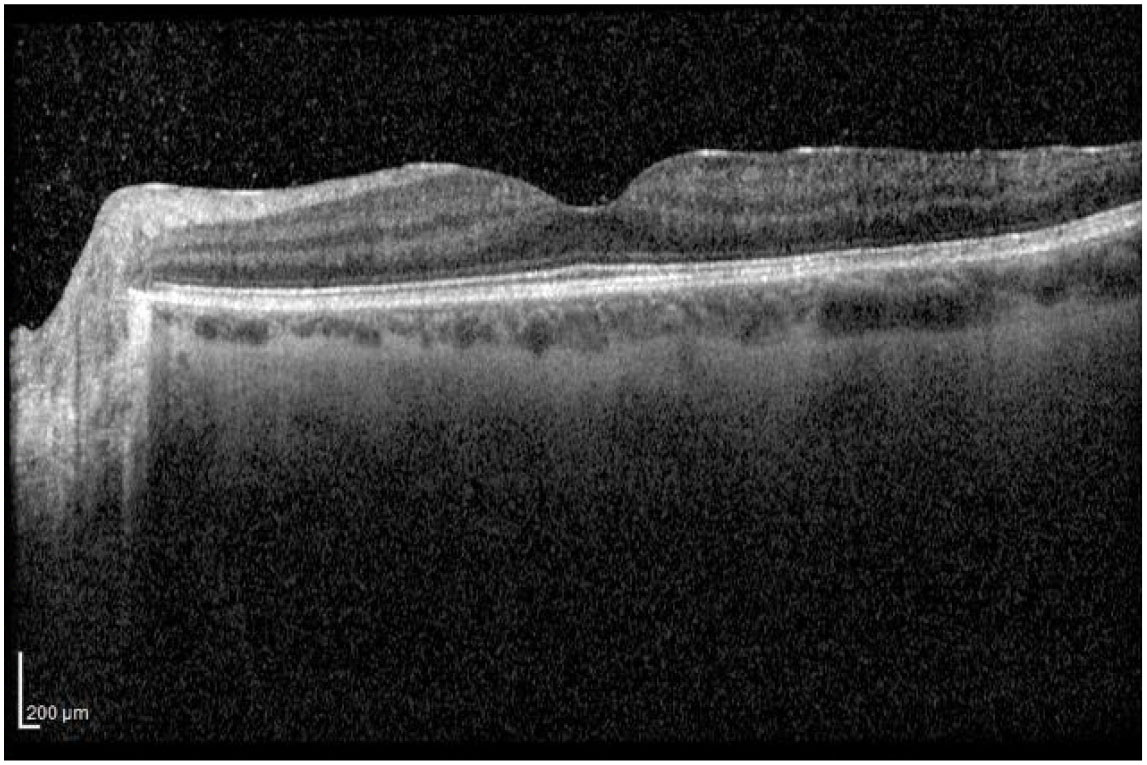
В ходе первичного обследования левого глаза МКОЗ составила 0,6 н/к. Биомикроскопия: передний отрезок без патологических изменений, частичный гемофтальм. Офтальмоскопия глазного дна: диск зрительного нерва (ДЗН) бледно-розовый, границы четкие. В макулярной зоне «целлофановый» блеск. Ретинальные сосуды: верхне-височная сосудистая аркада — артерии сужены, вены резко расширены, извиты, калибр — а : в = 1 : 3; нижне-височная сосудистая аркада — ход ретинальных сосудов равномерный; калибр сосудов не изменен — а : в = 2 : 3. В зоне верхне-височной ветви ЦВС определяется проминирующий серый очаг с множественными витреоретинальными тракциями, границы очага не дифференцируются. На периферии сетчатки изменений не обнаружено. На томограммах спектральной ОКТ в зоне проминирующего очага визуализируется деформация внутренних слоев сетчатки (максимальные пики) (рис. 1А, Б). В макулярной зоне на поверхности сетчатки определяется эпиретинальный фиброз (рис. 2).
На основании совокупности результатов клинико- инструментальных исследованийпациентке на левом глазу диагностирована комбинированная гамартома пигментного эпителия и сетчатки, осложненная эпиретинальным фиброзом и частичным гемофтальмом.
Пациентке было рекомендовано поэтапное лечение:
этап 1 — лазерная коагуляция, с целью снижения экстравазального выпота;
этап 2 — интравитреальное введение ингибитора неоангиогенеза с целью снижения сосудистой проницаемости в зонах, недоступных лазерной коагуляции, а также снижения риска интра- и послеоперационных интравитреальных кровоизлияний;
этап 3 — микроинвазивная субтотальная витрэктомия + швартэктомия + эндолазеркоагуляция с целью восстановления оптических сред, устранения тракционного компонента.
Для лазерной коагуляции (1-й этап лечения) использовали трехволновую офтальмологическую лазерную установку модели VISULAS Trion (532, 561, 659 нм) (Carl Zeiss; Germany). Энергетические параметры: мощность 80 мВт, экспозиция 0,1 с, длина волны 532 нм. Лазерные аппликаты наносили паравазально, с ограничением проминирующего очага. При осмотре через месяц после лазерной коагуляции сетчатки МКОЗ составила 0,6 н/к. Биомикроскопия: передний отрезок без патологических изменений, частичный гемофтальм. Офтальмоскопия: ДЗН бледно-розовый, границы четкие. В макулярной зоне «целлофановый» блеск. Ретинальные сосуды: верхне-височная сосудистая аркада — артерии сужены, вены резко расширены, извиты, калибр — а : в = 1 : 3; нижне-височная сосудистая аркада — ход ретинальных сосудов равномерный; калибр сосудов не изменен — а : в = 2 : 3. В зоне верхне-височной ветви ЦВС определяется проминирующий серый очаг с множественными витреоретинальными тракциями, границы очага не дифференцируются. Паравазально визуализируются пигментированные лазерные коагуляты, очаг ограничен пигментированными лазерными коагулятами. ОКТ-томограмма без отрицательной динамики.
Через месяц после проведения лазерной коагуляции вторым этапом пациенту было выполнено интравитреальное введение ингибитора неоангиогенеза (афлиберцепт; 0,1 мг/0,04 мл) в левый глаз. При осмотре через две недели: МКОЗ — 0,7 н/к. Биомикроскопия: передний отрезок без патологических изменений, гемофтальм частично регрессировал. Офтальмоскопия: без отрицательной динамики. ОКТ-томограмма без изменений.
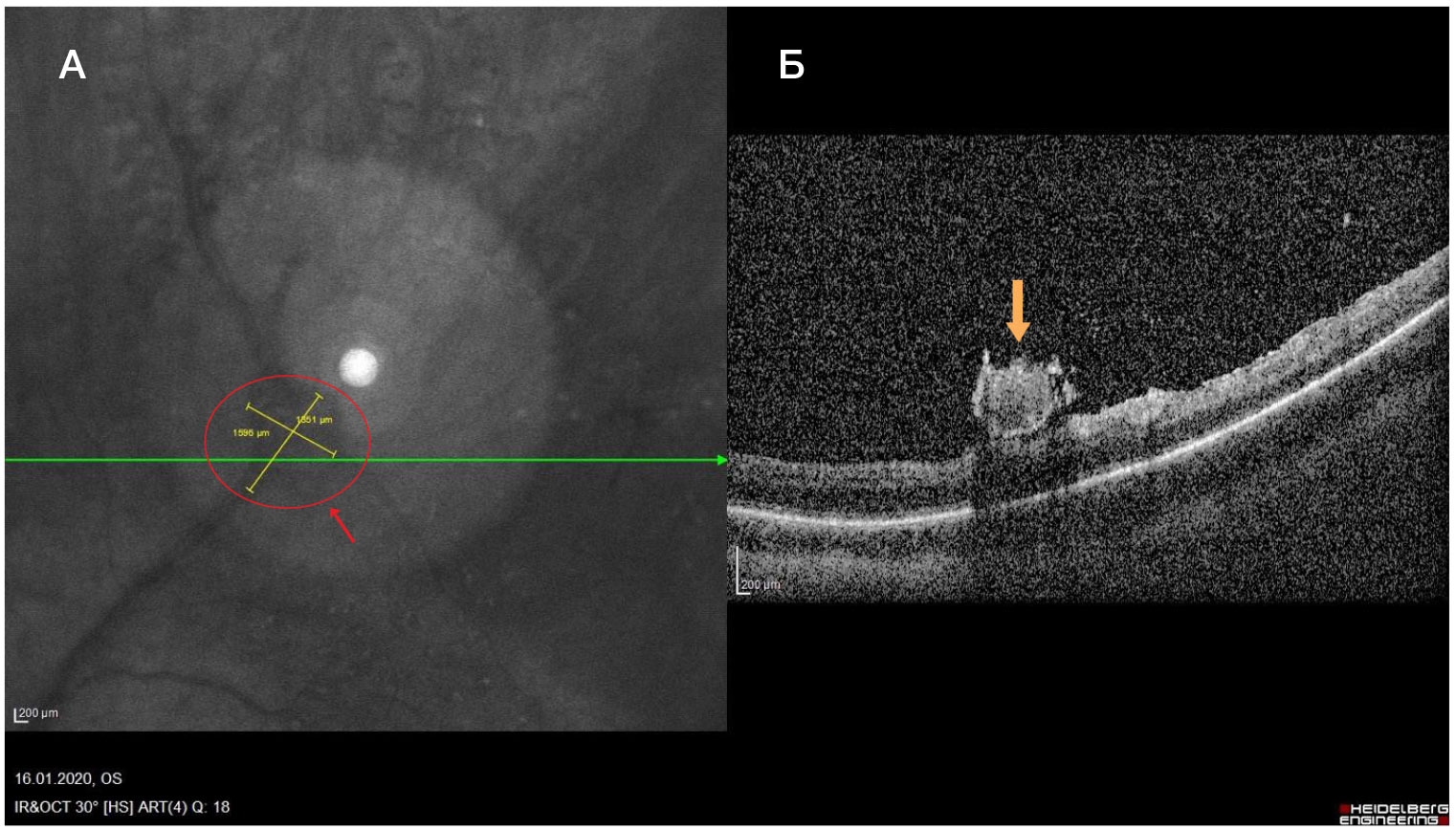
Через три недели после проведения интравитреального введения ингибитора неоангиогенеза третьим этапом пациенту была выполнена микроинвазивная субтотальная витрэктомия + швартэктомия + эндолазеркоагуляция. Через неделю после хирургического лечения: МКОЗ — 1,0 н/к. Биомикроскопия: передний отрезок без патологических изменений; авитрия. Офтальмоскопия: ДЗН бледно-розовый, границы четкие. В макулярной зоне сохраняется «целлофановый» блеск. Ретинальные сосуды: верхне-височная сосудистая аркада — восстановлен равномерный ход сосудов, калибр — а : в = 2 : 3, паравазально визуализируются пигментированные лазерные коагуляты, нижне-височная сосудистая аркада — ход ретинальных сосудов равномерный; калибр сосудов не изменен — а : в = 2 : 3. По ходу верхне-височной ветви ЦВС витреоретинальные тракции удалены, проминирующий очаг уменьшен в размерах (d = 0,5ДЗН) и окружен пигментированными лазерными коагулятами (рис. 3А). ОКТ-томограмма представлена на рис. 3Б.
На контрольном осмотре через три месяца отрицательной динамики не выявлено.
Обсуждение клинического случая
На сегодняшний день общепринятой тактики ведения пациентов с комбинированной гамартомой сетчатки и ретинального пигментного эпителия не существует. Анализ литературных данных показал, что заболевание может длительное время протекать бессимптомно, а снижение зрительных функций происходит в результате развития осложнений.
В литературе описано несколько вариантов лечения заболевания и его осложнений: лучевая терапия при комбинированной гамартоме сетчатки и ретинального пигментного эпителия не доказала своей эффективности, поскольку опухоль является доброкачественным новообразованием и нерадиочувствительна [13]; в случае развития хориоидальной неоваскуляризации для лечения активно используют фотодинамическую терапию, фокальную лазерную коагуляцию сетчатки и интравитреальное введение ингибитора неоангиогенеза [11, 14]. Ингибитор неоангигенеза используют также для уменьшения проницаемости сосудов, что снижает риск интравитреальных кровоизлияний [14]. При наличии эпиретинального фиброза в качестве «золотого стандарта» лечения используют субтотальную витрэктомию с удалением внутренней пограничной мембраны (ВПМ) и эпиретинальной мембраны. Однако данный метод имеет ряд недостатков: во-первых, в результате пиллинга ВПМ происходит механическое повреждение клеток Мюллера, приводящее к патологическим изменениям биомеханической прочности сетчатки и неполному восстановлению зрительных функций в послеоперационном периоде [15–17]; во-вторых, пиллинг ВПМ — технически сложная манипуляция, которая может приводить к осложнениям: травматическому повреждению сетчатки эндовитреальными инструментами, интраретинальному кровоизлиянию в зонах захвата ВПМ, увеличению риска кровотечения в интра- и послеоперационном периодах; в-третьих, улучшение зрительных функций в послеоперационном периоде коррелирует со степенью деформации ретинальных слоев [18].
В данном исследовании с целью улучшения клинико- функциональных результатов лечения пациента с комбинированной гамартомой сетчатки и ретинального пигментного эпителия, в отличие от мирового опыта, был использован поэтапный подход, включающий в себя на первом этапе проведение паравазальной лазерной коагуляции сетчатки с целью уменьшения экстравазального выпота; на втором этапе — интравитреальное введение ингибитора неоангиогенеза с целью снижения проницаемости сосудов и уменьшения риска интра- и послеоперационных кровоизлияний; на третьем этапе — проведение субтотальной витрэктомии с целью восстановления прозрачности оптических сред и уменьшения тракционного компонента в зоне новообразования.
Предложенный нами поэтапный подход в лечении комбинированной гамартомы сетчатки и ретинального пигментного эпителия, осложненного частичным гемофтальмом и эпиретинальным фиброзом, позволил получить высокие клинико-функциональные результаты: увеличение показателя МКОЗ, восстановление прозрачности оптических сред, устранение тракционного компонента и риска дальнейших интравитреальных кровоизлияний.
ВЫВОДЫ
Индивидуальный поэтапный подход в лечении комбинированной гамартомы сетчатки и ретинального пигментного эпителия с использованием современных методов диагностики и лечения позволил получить высокие зрительно-функциональные результаты в отдаленных сроках динамического наблюдения.
- Gass JDM. An unusual hamartoma of the pigment epithelium and retina simulating choroidal melanoma and retinoblastoma. Trans Am Ophthalmol Soc. 1973; 71: 171–83.
- Gupta R, Fung AT, Lupidi M, et al. Peripapillary Versus Macular Combined Hamartoma of the Retina and Retinal Pigment Epithelium: Imaging Characteristics. Am J Ophthalmol. 2019; 200: 263–9.
- Fonseca RA, Dantas MA, Kaga T, et al. Combined hamartoma of the retina and retinal pigment epithelium associated with juvenile nasopharyngeal angiofibroma. Am J Ophthalmol. 2001; 132 (1): 131–32.
- Коэн С. И., Квинтель Г. Флюоресцентная ангиография в диагностике патологии глазного дна. М.: Рейтар, 2005; 311 с.
- Shields CL, Mashayekhi A, Dai VV, et al. Optical Coherence Tomographic Findings of Combined Hamartoma of the Retina and Retinal Pigment Epithelium in 11 Patients. Arch Ophthalmol. 2005; 123 (12): 1746–50.
- Arepalli S, Pellegrini M, Ferenczy SR, et al. Combined hamartoma of the retina and retinal pigment epithelium: findings on enhanced depth imaging optical coherence tomography in eight eyes. Retina. 2014; 34 (11): 2202–7.
- Schachat AP, Shields JA, Fine SL, et al. Combined hamartomas of the retina and retinal pigment epithelium. Ophthalmology. 1984; 91 (12): 1609–15.
- Kumar V, Chawla R, Tripathy K. Omega Sign: A Distinct Optical Coherence Tomography Finding in Macular Combined Hamartoma of Retina and Retinal Pigment Epithelium. Ophthalmic Surg Lasers Imaging Retina. 2017; 48 (2): 122–5.
- Cohn AD, Quiram PA, Drenser KA, et al. Surgical outcomes of epiretinal membranes associated with combined hamartoma of the retina and retinal pigment epithelium. Retina. 2009; 29: 825–30.
- Zhang X, Dong F, Dai R, et al. Surgical management of epiretinal membrane in combined hamartomas of the retina and retinal pigment epithelium. Retina. 2010; 30: 305–09.
- Nam DH, Shin KH, Lee DY, et al. Vitrectomy, laser photocoagulation, and intravitreal triamcinolone for combined hamartoma of the retina and retinal pigment epithelium. Ophthalmic Surg Lasers Imaging. 2010; 9: 1–4.
- Xue K, Mellington F, Gout I, et al. Combined hamartoma of the retina and retinal pigment epithelium. BMJ. Case Reports. 2012.
- Dave T, Dave V, Pappuru R. Combined hamartoma of the retina and retinal pigment epithelium with hypo-autofluorescence and cystic degeneration at the macula. Clin Exp Optom. 2014; 97: 475–6.
- Cormos D, Ocusan C. Complication of combined retinal and retinal pigment epithelium hamartoma involving optic disc in a child, treated with Avastin — a review of the literature and case presentation. Romanian Journal of Ophtalmology. 2015; 59 (4): 255–62.
- Tari SR, Vidne-Hay O, Greenstein VC, et al. Functional and structural measurements for the assessment of internal limiting membrane peeling in idiopathic macular pucker. Retina. 2007; 27 (5): 567–72.
- Kumagai K, Ogino N, Furukawa M. Retinal thickness after vitrectomy and internal limiting membrane peeling for macular hole and epiretinal membrane. Clin Ophthalmol. 2012; 6: 679–88.
- Wolf S, Schnurbusch U, Wiedemann P. Peeling of the basal membrane in the human retina: ultrastructural effects. Ophthalmology. 2004; 111: 238–43.
- Каримов А. И., Лыскин П. В., Згоба М. И., Макаренко И. Р. Хирургическое лечение макулярных отверстий без пилинга внутренней пограничной мембраны. Современные технологии в офтальмологии. 2018; 4: 137–9.